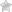Содержание
Боли в нижней части спины могут быть вызваны двумя причинами: проблемами с позвоночником в крестцовой или поясничной области, или проблемами с внутренними органами брюшной полости, такими как кишечник, мочевой пузырь, матка и придатки у женщин. Чтобы определить источник боли, нужно обратить внимание на ее характер и местоположение: острая или тупая, постоянная или приступообразная, иррадиирующая (отдающаяся в пах или бок) или локализующаяся только в нижней части спины. Рассмотрим различные заболевания, которые могут вызывать боли в спине ниже поясницы, и возможные методы лечения.
Виды
Боли, которые возникают в нижней части спины, могут быть разделены на две группы: острые и хронические. Хронические боли в нижней части спины представляют собой длительные и постоянные неприятные ощущения, которые могут длиться многие годы. Если боль в спине не исчезает более одного месяца, то ее можно отнести к хроническим заболеваниям спины. В зависимости от характера боли, она может быть ноющей, тянущей, постоянной или тупой. Причины и последствия повреждения определяют характер боли.
Острая боль
Эта форма боли характеризуется более кратковременным и быстрым проявлением. Она может быть как резкой, так и острой.
Ноющая
Хроническое течение болезни часто сопровождается постоянной и длительной болью.
Тянущая
Болезненное и неприятное ощущение, часто свидетельствующее о проблемах с позвоночным столбом или внутренними органами, часто сопровождается неприятной и тупой болью.
Тупая
Боль такого рода часто появляется во время ночного сна или после длительного пребывания в одной позе. Она ощущается как ноющая и тянущая боль.
Постоянная
Постоянная боль относится к хроническому типу боли, который невозможно устранить, например, изменением положения тела.
Резкая
Острое и интенсивное ощущение, как будто стреляющая боль, в поясничном сегменте. Также известно как люмбаго или прострел. Часто возникает после резких изменений температуры и сильно ограничивает движения тела.
Важно! У многих пациентов подобные боли возникают после посещения душа или сауны, после возвращения домой с мороза или даже после интенсивного массажа. Боль усиливается при кашле, чихании, резких движениях и т.д.
Острая
Убедитесь, что содержание остается интересным и понятным для читателей. В ответе не должно быть никаких пояснений или фраз вроде "Перефразированный текст:", просто сам итоговый текст.
Лечение
Лечение тазовых болей требует индивидуального подхода, учитывая их причины и связанные заболевания. В некоторых случаях можно обойтись консервативными методами. Однако, в критических ситуациях и при острых процессах может потребоваться хирургическое вмешательство. Медики рекомендуют комплексный подход к лечению болей в тазовой области, включающий применение лекарств, физиотерапии и народных средств.
Консервативное
Медикаментозная терапия является основой для нехирургического лечения тазовых болей. В зависимости от причин болевого синдрома, пациентам могут быть назначены различные препараты для симптоматического лечения, такие как миорелаксанты, нестероидные противовоспалительные средства, глюкокортикостероиды и хондропротекторы. Эти лекарства наиболее эффективны при артритах, атрозах и других суставных заболеваниях, и они помогают устранить болезненные симптомы, отечность и воспаление, а также улучшить общее состояние пациента.
Для нормализации кровообращения в области малого таза и улучшения проявлений дегенеративного характера могут быть рекомендованы препараты, такие как Трентал и Ксантинола Никотинат. Однако, важно также назначить лекарства, которые направлены на устранение основного заболевания, являющегося причиной тазовой боли.
В дополнение к медикаментозному лечению, физиотерапевтические процедуры могут быть назначены для уменьшения болезненных ощущений, устранения отечности и воспаления. Эти процедуры включают массажи, криотерапию, лазерное воздействие, электрофорез, занятия лечебной физкультурой, водные процедуры, иглоукалывание и мануальную терапию.
В некоторых случаях может потребоваться коррекция питания, диетотерапия, отказ от вредных привычек и изменение образа жизни.
Хирургическое
Хирургическое вмешательство может быть необходимо в случае патологий тазовой кости или тазобедренного сустава, когда консервативные методы лечения не дают должного результата. Во время операции врачи могут частично заменить пораженный сустав или выполнить полное эндопротезирование.
Также, хирургическое вмешательство может потребоваться при острых и опасных для жизни состояниях, таких как внематочная беременность, разрыв кисты, язвенно-эрозионное поражение желудочно-кишечного тракта, а также злокачественные заболевания гастроэнтерологического, гинекологического и урологического характера.
Причины возникновения справа и слева
Болевые состояния в спине, расположенные слева в нижней части поясницы, чаще всего вызваны патологиями внутренних органов, таких как заболевания почек или мочевого пузыря. У женщин ноющая боль в нижней правой части поясницы может быть связана с гинекологическими проблемами. Если боли становятся постоянными и хроническими, необходимо незамедлительно провести УЗИ и обратить внимание на поврежденные органы.
Болезненные ощущения в правой части поясницы являются признаком серьезных заболеваний, которые могут перейти в хроническую форму, если не обратить на них внимание вовремя. Причиной болей может быть что-то простое, например, простуда или застуженные почки, которые лечатся обычными фармакологическими препаратами. Однако в худшем случае проблема может быть связана с заболеваниями внутренних органов, например, хроническими сердечными заболеваниями, которые часто проявляются в правой нижней части поясницы.
Заболевания позвоночника
Болезненные ощущения, которые возникают в области позвоночника, можно разделить на две категории. Первая категория включает в себя заболевания самого позвоночного столба, а вторая категория связана с болезнями внутренних органов, которые вызывают боль, распространяющуюся в спину.
Кроме проблем с почками, распространенными причинами таких болей являются:
- опухоли брюшины и малого таза;
- болезни желудочно-кишечного тракта;
- панкреатит – воспаление поджелудочной железы;
- холецистит – воспаление стенки желчного пузыря;
- наличие камней в желчном пузыре и т.д.
В большинстве случаев именно проблемы с позвоночником являются причиной болей в нижней части спины, а оставшиеся случаи связаны с заболеваниями почек.
Смещение позвоночных дисков
Смещение дисков – это серьезное повреждение, которое сопровождается сильной болью и ограничением движений тела. При физической нагрузке деформированный межпозвоночный диск смещается в сторону, вызывая воспаление нервных корешков в этой области и острую боль в соответствующей части спины.
Пассивный сидячий образ жизни, давление на позвоночник и стрессы являются причинами постепенной деформации и разрушения позвоночника. Развитию этой патологии также способствуют возрастные изменения в организме, инфекционные заболевания и гормональные нарушения.
Остеохондроз
При пояснично-крестцовом остеохондрозе, боль может возникать из-за дегенеративных изменений в позвоночнике, вызванных длительным нахождением в одной позе, сильными физическими нагрузками, резкими движениями тела. Один из симптомов – ухудшение чувствительности рук и ног, особенно онемение пальцев и покалывание. Это может привести к ухудшению работоспособности. В некоторых случаях возможны нарушения мочевой и половой системы. Чаще всего боли в пояснице возникают из-за сдавления спинномозговых нервов, что вызывает острую или резкую боль. Вместе с этим возникают спазмы спинных мышц, которые усиливают боль при попытке двигаться. Важно отметить, что приступ может продолжаться несколько часов. Однако, при полном покое на твердой поверхности боль постепенно утихает.
Переломы и ушибы
При переломе позвонков возникает интенсивная боль в спине, которая может локализоваться в разных частях спины или распространяться на конечности. Даже небольшое давление на позвоночник вызывает усиление боли. Симптомы перелома позвонков включают ограничение подвижности тела, онемение рук и ног, усиление боли при малейшем воздействии на позвонки, утомляемость и одышку. После обращения к травматологу требуются лабораторные и аппаратные исследования, такие как анализ мочи и крови, рентгенография, МРТ и электрокардиограмма. Лечение может включать как классические методы, такие как фиксация и восстановление поврежденного позвонка, так и хирургические вмешательства. Важно запретить тяжелые физические нагрузки, регулярно проходить профилактические осмотры у травматолога и проводить рентгеновские исследования, чтобы предотвратить осложнения и распространение боли из спинно-поясничной области на конечности.
Сколиоз
Сколиоз – это деформация позвоночника, при которой он искривляется в сторону относительно своей оси. Одна из основных опасностей сколиоза заключается в том, что искривленные позвонки могут сдавливать нервы и органы, находящиеся поблизости. Эта болезнь имеет два типа: врожденный и приобретенный. Первый тип может быть вызван генетическими аномалиями, в то время как второй тип может возникнуть после травмы, неправильной осанки или сидячего образа жизни. Хотя боль в нижней части спины не является типичным симптомом сколиоза, она все же может возникать.
Анкилозирующий спондилоартроз
Спондилоартроз – это одна из форм дегенеративной болезни, известной как остеоартроз. Она характеризуется дистрофическим процессом в суставных хрящах, который вызывает сильную локализующуюся боль. Постоянная ноющая боль в области ниже позвоночника, иногда исчезающая, но затем возвращающаяся. Она резко усиливается при движениях или наклонах спины. Симптомы проявляются из-за длительного нахождения спины в одном и том же положении. Болезнь сопровождается следующими признаками: мышечные спазмы, неправильная осанка и походка, онемение суставов. Лечение этого заболевания специализируется врач-вертебролог, но в обычных клиниках его функции также может выполнять врач-невролог. На начальных стадиях анкилозирующего спондилоартроза курс лечения может быть назначен хирургом-травматологом.
Копчиковая грыжа
Копчиковая грыжа – это редкое заболевание, которое часто остается недиагностированным из-за особенностей крестцового отдела позвоночника. В этой области межпозвоночные диски твердые и прочные, поэтому они не подвергаются значительной компрессионной нагрузке, и симптомы грыжи могут быть неявными.
Однако, когда грыжа проявляется, она может вызывать интенсивные болевые ощущения, ограничение подвижности тела и судороги в ногах. Пациенты могут испытывать боль в разных областях, включая пах, спину, анальную область и другие места. Рентгенография может помочь выявить проблему в виде грыжи межпозвоночного диска в области крестца и копчика. Это состояние сопровождается мощными болевыми всплесками, которые не имеют четкой локализации и распространяются от конечностей до нижней части поясницы.
Одна из особенностей грыжи копчика заключается в том, что боли постоянны и не исчезают при смене положения тела или использовании мазей для облегчения боли. Симптомы могут варьироваться, но включают резкую боль внизу поясницы, которая усиливается при движении, прострелы и жгущее ощущение в паховой области и области прямой кишки, онемение нижних конечностей из-за невропатии седалищного нерва, судороги мышц задней поверхности бедра и голени, неприятные ощущения в ногах, вызывающие синдром беспокойных ног, нарушения стула и застой крови в малом тазу.
Болит поясница – что делать?
Если у вас длительное время беспокоят боли в нижней части живота и пояснице, рекомендуется обратиться к специалисту. Чтобы снять внезапные острые приступы боли, можно использовать обезболивающие препараты. Однако, если вы не хотите принимать таблетки, можно обмотать больное место шерстяным платком или поясом. Некоторым пациентам помогает расслабление мышц спины, когда они ощущают боль в пояснице. Для этого рекомендуется лечь на твердую поверхность и согнуть ноги в коленях.
Боль в пояснице – препараты
Пациенты обращаются к медикаментам, когда испытывают непереносимую боль. Самые эффективные препараты в этом случае – нестероидные противовоспалительные препараты и анальгетики, такие как:
- Анальгин;
- Парацетамол;
- Ибупрофен;
- Напроксен;
- Индометацин.
Также хорошо себя зарекомендовали миорелаксанты – препараты, которые помогают расслабить мышцы:
- Сирдалуд;
- Баклофен;
- Мидокалм;
- Седуксен.
Мази от боли в пояснице также могут показать эффективный результат:
- Найз;
- Финалгон;
- Капсикам;
- Апизатрон;
- Нурофен;
- Никофлекс;
- Аналгос.
Боль в пояснице – народные средства
Нетрадиционная медицина предлагает использовать компрессы для лечения боли в пояснице. Самые популярные компрессы включают настои ромашки, чабреца, черной бузины и зверобоя. В случае сильной боли в пояснице, можно использовать компресс из тертого хрена или редьки. Чтобы смягчить ощущение жжения, можно смешать лечебную массу со сметаной.
Компресс с картофелем и медом для облегчения боли
Ингредиенты:
- 1 небольшая сырая картофелина;
- тертый хрен;
- 1 столовая ложка меда.
Приготовление и применение:
- Мелко натрите картофелину.
- Смешайте ее с равным количеством тертого хрена.
- Добавьте мед.
- Хорошо перемешайте все ингредиенты.
- Нанесите толстый слой смеси на больное место в пояснице, затем оберните его полиэтиленом и шерстяным платком.
- Через час можно снять компресс. Если боль не ушла, повторите процедуру.
Упражнения при болях в пояснице
Зарядка может помочь избавиться от неприятных ощущений, если они не связаны с внутренними проблемами. Простые упражнения легко запомнить и повторить, и для достижения максимальной эффективности их следует выполнять регулярно. Это особенно важно для людей, ведущих сидячий образ жизни, работающих в офисе и не получающих достаточной физической активности.
-
Упражнение "Нога на колено". Ложитесь на пол и поднимите согнутые в коленях ноги. Положите одну стопу на колено, а бедро другой ноги обхватите руками. При этом не отрывайте голову и плечи от пола. Почувствуйте, как мышцы тянутся.
-
Упражнение "Выпады". Сделайте выпад одной ногой и оперитесь на руки. Верхние конечности должны быть по одну сторону. Покачивайтесь бедрами вперед, чтобы растянуть переднюю часть бедер.
-
Упражнение "Растяжка рук и ног". Ложитесь на спину и подтяните колени к животу. Возьмитесь за внешние стороны стоп и мягко разведите колени в стороны, притягивая их к подмышкам. Держитесь в такой позе 30-40 секунды.
Заболевания внутренних органов
Когда возникает боль в нижней части спины, слева от поясницы, это может быть вызвано сильным мышечным напряжением или поражением внутреннего органа. В большинстве случаев такая боль связана с патологиями позвоночника и опорно-двигательной системы. В этой области проецируются внутренние органы брюшной полости, такие как левая почка, поджелудочная железа, желудок, кишечник, селезенка и левый яичник у женщин. При серьезных патологиях внутренних органов, кроме боли в спине, могут возникать высокая температура, озноб, проблемы со стулом и мочеиспусканием, тянущая боль в паховой области, нарушения менструального цикла и другие симптомы. В таких случаях женщинам рекомендуется обратиться к гинекологу, а мужчинам – к урологу. Также рекомендуется провести УЗИ всех органов, сдать анализы крови и мочи в лабораторию. Пациентам старше 45 лет рекомендуется пройти ЭКГ. Если исследования не выявили серьезных патологий внутренних органов, то, скорее всего, причина боли связана с патологией позвоночника.
Мочеиспускательная система
Многочисленные заболевания органов таза, которые приводят к нарушениям мочевыделительной системы, также могут вызывать боль в поясничной области. Воспалительные процессы, вызванные инфекциями мочевого пузыря, могут также проявляться болью в спине. При мочекаменной болезни, когда образуются камни в мочевом пузыре, одним из симптомов являются боли внизу поясницы, которые заставляют человека искать удобное положение. Важно отметить, что опухоли органов мочеиспускательной системы часто сопровождаются болью в пояснице. Кроме того, заболевания мочевыделительной системы характеризуются такими симптомами, как боль в мочевом пузыре, учащенное и болезненное мочеиспускание, а также появление крови в моче.
Болезни почек
Патологии почек характеризуются постоянной ноющей болью, которая иногда распространяется на другие области тела. Если боль проявляется в пояснице справа или слева, или это опоясывающая боль в пояснице, это может указывать на возможное заболевание почек, наиболее распространенным из которых является пиелонефрит. Если инфекция достигает критической стадии, возникает воспаление почек. Боль справа от поясницы не является единственным проявлением этого заболевания. Симптомы включают повышение температуры, повышенную потливость, сильные головные боли, нарушение функции мочевыделительной системы и ухудшение аппетита.
Цирроз печени
Боль в нижней части спины может быть связана с различными заболеваниями печени, такими как печеночный абсцесс, гепатит, цирроз, увеличение печени или ее полный отказ. Даже в случае цирроза, где боль в печени является основным симптомом, клиническая картина включает серьезные боли в животе и нижней части спины, снижение аппетита, тошноту, желтуху и общую слабость тела. Если правосторонняя поясничная боль сочетается с проблемами печени, это может указывать на серьезное заболевание, которое необходимо проверить и, вероятно, зафиксировать у специалиста.
Патологии кишечника
Большинство случаев болей в поясничной области, вызванных патологиями кишечника, обусловлены проблемами с поджелудочной железой. Желчекаменная болезнь также является распространенной причиной болей в пояснице. Язвенные болезни ЖКТ также могут вызывать боли в пояснице. При панкреатите болевые ощущения обычно распространяются влево, в подлопаточную область, но иногда могут отдавать и в поясницу. При заболеваниях желчного пузыря боль обычно иррадиирует в правую часть спины, но у некоторых пациентов она также может возникать в области ниже поясницы.
Симптомы панкреатита включают сильнейшую опоясывающую боль, тошноту, ослабление организма и нарушение сердечного ритма. Симптомы желчекаменной болезни включают тошноту, повышение температуры тела, сильные боли внизу поясницы в правой части, боли в желчном пузыре, желтуху и ослабление организма. При язвенных патологиях боли особенно сильно проявляют себя при голодании, сопровождаются сильным выделением рвоты и тошнотой. Симптомы язвы желудка включают изжогу после приема пищи, тошноту, нарушения процесса дефекации, отрыжку и дискомфорт в желудке.
При диагностике этих заболеваний гастроэнтеролог проведет обследование, отправит анализы на лабораторное исследование, запросит эндоскопию и лично проверит работу желудка. Современные методы лечения заболеваний ЖКТ включают применение пробиотиков для восстановления кишечной и желудочной микрофлоры, составление специальной диеты и возможность хирургического вмешательства.
Когда идти к врачу
Если у вас возникают боли в тазу, причиной этого могут быть безопасные факторы, такие как физическая перегрузка или месячные. Однако, в некоторых случаях может потребоваться медицинская помощь. Вот несколько признаков, которые могут указывать на необходимость диагностического обследования:
- Если боли в тазу постоянные или всегда связаны с движением, это может быть признаком деструктивного процесса в хрящевой ткани.
- Если боли внезапно появились и долго не проходят, возможной причиной может быть защемление нерва или движение камней в почке.
- Если болевой синдром очень выраженный.
Не стоит игнорировать случаи, когда боли в тазу возникают время от времени в одном и том же месте. Это может быть признаком скрытого хронического процесса, и отсутствие лечения может привести к осложнениям.
Боли в тазу могут быть вызваны физиологическими процессами, такими как месячные у женщин, или чрезмерными физическими нагрузками. Однако, они также могут указывать на развитие патологии. Если боли в тазу возникают часто, рекомендуется пройти обследование, чтобы выявить причину и назначить соответствующее лечение.
Боли в тазу являются распространенным явлением как у женщин, так и у мужчин, и могут быть связаны с заболеваниями, нарушениями в функционировании мочеполовой системы или патологиями тазовой кости. Для определения точной причины и назначения соответствующего лечения рекомендуется провести комплексное медицинское обследование.
Особенности болей у женщин
У женщин, которые испытывают ноющую боль в правой нижней части поясницы, возможно, есть связь с гинекологическими заболеваниями. Если эта боль регулярная, то рекомендуется пройти УЗИ и проверить состояние внутренних органов.
При женских болезнях
Маточные опухоли, будь то доброкачественные или злокачественные, часто сопровождаются болевыми ощущениями в области спины и поясницы. Эндометриоз, который представляет собой воспалительный процесс внутри матки, также вызывает сильные боли, которые усиливаются во время менструации. Болевые сокращения матки могут распространяться на заднюю часть тела. Характер боли может различаться в зависимости от конкретного заболевания. Обычно болевые симптомы, связанные с патологиями органов тазовой области, передаются в нижнюю часть спины. Симптомы включают следующее: белые гнойно-слизистые выделения, не менструальные кровотечения, жгучую боль в промежности, болезненные половые акты и мочеиспускание.
При беременности
Во время беременности многие женщины сталкиваются с неприятными ощущениями в нижней части спины, ниже поясницы. Это обусловлено естественными физиологическими изменениями в тазовом поясе, вызванными увеличением массы тела и расположением плода в области поясничного отдела. В последние месяцы беременности также может возникать боль в животе, что также является нормальным и не требует обращения к врачу.
О чем говорит боль в тазу сзади?
Тупые болевые ощущения в области таза сзади часто свидетельствуют о нарушениях в области копчика и крестцового отдела позвоночника. Эти боли могут возникать из-за переохлаждения или травматических повреждений.
Острая боль в тазу сзади может указывать на наличие камней в почках. В таких случаях могут возникать дополнительные симптомы, такие как проблемы с мочеиспусканием и появление крови в моче.
Диагностика
Если пациент страдает от постоянных болей в нижней части спины, первоначально необходимо выявить все факторы, вызывающие эти боли. Очень важно пройти полное обследование, которое в некоторых случаях может потребовать обращения к нескольким специалистам одновременно.
В первую очередь следует обратиться к терапевту и рассказать о ситуации, описать тип боли, время и способ ее появления, а также наличие других симптомов. Затем терапевт может направить пациента к одному или нескольким специалистам: невропатологу, гинекологу, урологу, травматологу-ортопеду, хирургу, гастроэнтерологу и т.д.
Важно отметить, что пациенту может потребоваться дополнительная диагностика, включающая общий анализ крови и мочи, рентгенографию, УЗИ и ЭКГ, а также более сложные методы исследования внутренних органов, такие как КТ и МРТ.
Если болевой синдром вызван травмой или патологией позвоночника, врач может назначить антивоспалительные нестероидные препараты, которые помогут справиться с болевым синдромом и воспалительным процессом, а также возможно физиотерапию. Массажная терапия также может быть эффективна, улучшая кровообращение и расслабляя мышцы в нижней части спины.
Однако, если причина боли не связана с позвоночником, а является результатом заболеваний внутренних органов, необходимо обратиться к соответствующим специалистам, которые разработают четкий план лечения.
Предменструальный синдром (ПМС)
ПМС – это совокупность признаков, которые возникают у некоторых женщин за 2-14 дней до начала месячных.
Симптомы ПМС:
Симптомы, связанные с этим состоянием, включают:
- дискомфорт в области таза, ощущение тяжести;
- отеки;
- неприятные ощущения в молочных железах;
- чувство тошноты;
- головокружение;
- учащенное сердцебиение;
- нарушения психоэмоционального состояния.
Причины ПМС:
Причины ПМС могут быть связаны с гормональным дисбалансом, недостатком витамина В6 и магния, переохлаждением организма, стрессами и наследственностью. Хотя нет специфического лечения для ПМС, врачи рекомендуют принимать обезболивающие и успокоительные препараты во время проявления симптомов, таких как боли в области таза у женщин. Также полезно увеличить физическую активность, продолжительность сна и избегать вредных привычек.
Внематочная беременность
Внематочная беременность – редкое явление, которое требует медицинской помощи. Обычно яйцеклетка перемещается по фаллопиевым трубам к матке и прикрепляется к ее стенке для развития. Однако в случае внематочной беременности яйцеклетка оказывается вне полости матки, чаще всего в фаллопиевых трубах или других репродуктивных органах.
Причины внематочной беременности:
Рубцы, которые образуются после инфекций или хирургических вмешательств, могут препятствовать перемещению яйцеклетки к матке.
Инфекции могут вызвать воспаление и нарушение проходимости труб, что препятствует перемещению яйцеклетки.
Аномалии строения фаллопиевых труб также могут быть причиной затруднения перемещения яйцеклетки.
Опасность возникновения внематочной беременности может быть вызвана:
- предыдущими воспалениями женских репродуктивных органов;
- предыдущими операциями на яичниках, маточных трубах и матке;
- образованием спаек;
- использованием внутриматочных контрацептивов;
- зачатием во время лечения бесплодия;
- предыдущими абортами;
- предыдущими внематочными беременностями.
Симптомы внематочной беременности
Симптомы внематочной беременности могут быть похожи на проявления нормальной беременности, поэтому только врач может поставить точный диагноз после осмотра. У женщин с внематочной беременностью может возникнуть боль в области таза, которая появляется и исчезает внезапно, а также могут возникнуть кровотечения, болезненное мочеиспускание и дефекация, недомогания и обмороки. Для диагностики внематочной беременности проводят осмотр, УЗИ и анализы мочи и крови на уровень гормона ХГЧ, который может указывать на проблемы в развитии беременности, если его уровень понижен.
Лечение внематочной беременности
Для лечения данного состояния требуется прерывание беременности с использованием лекарственных или хирургических методов. Кроме того, необходимо предпринять все необходимые меры для восстановления поврежденных фаллопиевых труб.
Киста яичника
Киста – это жидкостное образование, которое возникает в тканях яичников и является неопасным.
Причины образование кисты
Причины образования кист в медицине пока неизвестны. Однако, существуют факторы, которые могут способствовать их появлению и вызывать боли в тазу. Эти факторы включают:
- Нарушения гормонального баланса;
- Избыточный вес;
- Ожирение;
- Патологии эндокринной системы;
- Нарушения менструального цикла;
- Прошедшие операции по прерыванию беременности;
- Хронические заболевания мочеполовой системы.
Симптомы кисты яичника
Иногда киста яичника может протекать без каких-либо явных симптомов, и ее обнаружение может быть случайным при проведении УЗИ. Однако, есть несколько основных симптомов, которые могут указывать на наличие кисты:
- появление тянущих болевых спазмов в области живота;
- болезненные спазмы в пояснице;
- кровянистые выделения между менструациями;
- боль в тазу во время полового акта;
- нарушения менструального цикла;
- проблемы с зачатием.
Для диагностики кисты яичника, помимо визуального осмотра, могут быть проведены клинические исследования, УЗИ, томография и пункция. В некоторых случаях может потребоваться лапароскопия.