Содержание
Что такое вертеброгенная цервикалгия?
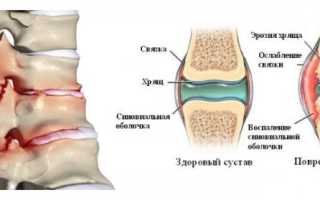
Спондилогенная или позвонковая цервикалгия возникает, когда пораженная костная ткань раздражает нервы, вызывая боль и спазмирование мышц шеи. Это обычно происходит из-за инфекционного процесса, наличия новообразований или остеопороза. Дискогенная или истинная цервикалгия, с другой стороны, связана с разрушением межпозвоночного диска, что приводит к сжатию нервных окончаний и потере эластичности хрящевой прослойки.
Симптомы цервикалгии могут проявляться в различных формах. Острая вертеброгенная цервикалгия характеризуется сильной болью и сопутствующими симптомами, обычно возникает в результате дорсопатий или травмы и длится около 10 дней. Хроническая цервикалгия, с другой стороны, характеризуется постоянной слабой болезненностью, которая продолжается более 3 месяцев и может быть вызвана опухолями, инфекциями или патологиями, затрагивающими сонную артерию.
Заболевание может проявляться в различных формах в зависимости от его локализации. Цервикобрахиалгия вызывает нарушения в сосудах рук и может привести к потере чувствительности в этих конечностях. Цервикокраниалгия, с другой стороны, связана с негативными изменениями сосудов и может привести к ухудшению местного кровотока.
В международной классификации МКБ-10 цервикалгия имеет код M54.2.
Диагностические мероприятия
Прием у врача начинается с разговора с пациентом, в ходе которого собирается информация о его медицинской истории. Важно исключить серьезные заболевания, такие как опухоли в шейном отделе или мозге, незамеченные травмы и менингит. Врач также проводит физическое обследование пациента. Для полной диагностики и уточнения диагноза могут быть назначены дополнительные исследования:
- рентген шейного отдела позвоночника для исключения травм;
- МРТ для изучения мягких тканей, окружающих позвоночник в шейном отделе, а также нервов и межпозвонковых дисков;
- КТ (если МРТ невозможна);
- УЗ-исследование или допплерография сосудов шеи;
- электромиелография при выраженном онемении верхних конечностей.
Также врач может направить пациента на анализ крови, чтобы определить наличие воспалительного процесса в организме.
Для определения причины болезни врач проводит следующие мероприятия: - Визуальный осмотр пациента и сбор анамнеза. Врач проверяет рефлексы подошвы и ахиллова.
- Рентгенография. Это исследование позволяет выявить сдавление чувствительных нервных волокон межпозвонковыми дисками. Оно не рекомендуется для людей с ожирением и беременными женщинами.
- Компьютерная томография. Это исследование позволяет выявить причины боли, но не отображает состояние мышц и нервных волокон. Оно не проводится при беременности.
- МРТ. Это исследование позволяет увидеть слоистую структуру тела, обнаружить очаги поражения и смежные ткани. Оно не проводится у пациентов с имплантатами в ушах или сердце, а также у тех, кто находится на искусственной вентиляции легких или имеет установленный аппарат Илизарова.
Окончательный диагноз и определение конкретной причины может быть сделано только квалифицированным специалистом на основе результатов всех проведенных исследований.
Причины заболевания
Вертеброгенная цервикалгия – это распространенное заболевание, вызванное различными факторами. Основные причины включают чрезмерные физические нагрузки, длительное нахождение в неудобной позе, малоподвижный образ жизни, сидячую работу за компьютером, депрессивные состояния и стрессы, неправильное питание, заболевания шейного отдела, нарушение обмена веществ и психические расстройства. Важно отметить, что шейный отдел содержит множество нервных окончаний и сосудов, поэтому проблемы в этой области могут вызывать острую боль и нарушение функционирования внутренних органов. Боль при вертеброгенной цервикалгии часто связана с функциональными нарушениями позвонков шейного отдела и сопутствующими патологиями. Нейродистрофическая цервикокраниалгия часто возникает у людей с заболеваниями позвоночника, особенно остеохондрозом. Однако сильные головные боли и другие симптомы могут быть вызваны компрессией артерий, нарушением кровообращения в мозговых структурах, защемлением нервов в области затылка и шеи, а также нейропатическими патологиями. Остеохондроз является наиболее распространенной причиной краниалгии, особенно на фоне дегенеративно-деструктивных изменений. Это заболевание позвоночника, при котором межпозвоночные диски изнашиваются, стенки дисков истончаются и растрескиваются, а студенистое вещество внутри дисков теряет влагу. В результате позвоночник становится менее подвижным, теряет гибкость и способность выдерживать нагрузки. Симптомы остеохондроза могут быть незаметными в течение длительного времени, а затем проявиться острыми болями, свидетельствующими о портузии или грыже межпозвонкового диска.
Сидячая работа
Работа за компьютером или длительное вождение автомобиля может вызывать усталость шеи. Постоянное напряжение мышц в этой области может привести к ослаблению их поддерживающей функции, что в конечном итоге может привести к развитию вертеброгенной краниалгии.
Частые резкие движения и удары могут привести к повреждению суставов, связок, мышц, нервов и дисков в верхней части шеи, что вызывает боли в голове и шее.
Наиболее распространенными видами травм являются хлыстовая травма и спортивные травмы, такие как подвывих фасеточных суставов. Эти травмы могут быть вылечены с помощью мануальной терапии.
Артрит
Возможные причины синдрома краниалгии, связанного с изменениями в суставах, могут быть связаны с ревматоидным артритом. В этом случае воспаление в суставах вызывает мышечно-тонический синдром, который является источником боли в шее и хронической цервикогенной головной боли. Болевые ощущения в данном случае обусловлены воспалительными процессами, происходящими в суставах шеи. Боль имеет интенсивный и продолжительный характер, проявляется в виде пароксизмальных приступов. Боли в шее и голове могут вызывать хронический стресс, эмоциональное напряжение, страхи и тревоги после травмы. В шейном отделе позвоночника находятся важные нервы, включая добавочный нерв, который активно работает во время стрессовых ситуаций, когда возникает страх. При перенапряжении, стрессе или тяжелой физической работе человек неосознанно поднимает плечи и втягивает голову, как будто защищаясь от опасности. Если стрессовые ситуации становятся постоянными, мышцы сильно напрягаются, со временем теряют свою эластичность и даже в состоянии покоя остаются напряженными. Это приводит к сдавлению сосудов и нервов, что нарушает нормальное кровообращение и питание тканей.
Профилактические методы
Для лечения цервикокраниалгии используется комплексный подход. В первую очередь необходимо избавить пациента от головной боли, для этого применяются анальгетики и противовоспалительные препараты. Если эти методы не дают должного эффекта, проводится блокада пораженного участка, чтобы устранить дегенеративно-дистрофический процесс в межпозвонковых дисках.
Если пациент не обратился к врачу своевременно, болезнь можно только замедлить, полное излечение становится невозможным. В запущенных случаях может потребоваться операция, при которой поврежденный диск заменяется искусственным, а также удаляются остеофиты. После этого, при активном укреплении мышечного корсета шеи, пациент может полностью выздороветь и больше не страдать от головной боли.
Кроме того, для лечения цервикокраниалгии применяются и другие методы, такие как мануальная терапия, физиотерапия, грязевые аппликации, гирудотерапия, иглоукалывание и лечебная гимнастика, включая ЛФК, йогу, занятия на фитболе и авторские методики.
Мануальная терапия
Шея – это самая уязвимая часть позвоночника. Один неправильный движение рук врача может привести к инвалидности пациента. Перед тем, как обратиться за помощью к мануальному терапевту, необходимо пройти полную диагностику и иметь рентгеновские снимки, чтобы специалист знал, с чем имеет дело.
Если лечение прошло успешно, боль уйдет. В дальнейшем важно заниматься укреплением шейных мышц, чтобы предотвратить смещение позвонков, а также регулярно проходить курс лечения для восстановления межпозвонковых дисков.
Физиотерапия
Врач может назначить различные методы физиотерапии, включая магнитотерапию, электрофорез и вибротерапию, а также использование скэнар-терапии с обезболивающими препаратами. Если пациенту удастся попасть к опытному скэнар-терапевту, это может помочь избавиться от боли в шее, плечах и голове на длительный срок. Для острого облегчения симптомов рекомендуется иметь дома прибор СКЭНАР в качестве первой помощи.
Помимо этого, подобное лечение доступно только в санаториях, где пациенту наносят лечебные грязи от ног до головы, включая область шеи. Такая процедура эффективно снимает головные боли, улучшает кровообращение и обеспечивает организм полезными веществами через кожу. Если добавить к грязелечению плавание в бассейне с минеральной водой, можно достичь долгосрочного положительного эффекта.
Гирудотерапия
Лечение пиявками осуществляется путем применения к биологически активным точкам. Врач выбирает несколько таких точек на шее и (или) плечах пациента, обрабатывает кожу спиртом, дожидается его испарения и наносит пиявок. Процедура продолжается до тех пор, пока пиявки не отвалятся самостоятельно.
Лечение пиявками помогает снять отек, расслабить спазмированные мышцы и улучшить кровообращение. В результате головные боли ослабевают и, в конечном итоге, полностью исчезают.
Иглоукалывание
Иглоукалывание может быть эффективным методом для облегчения болей, связанных с остеохондрозом, таких как головная боль, боль в шее и плечах. Врач вводит тонкие иглы на определенную глубину в биологически активные точки. Интересно, что для снятия головной боли используется воздействие на ахиллово сухожилие, в то время как лечение шейного остеохондроза будет проводиться другим способом.
Лечебная гимнастика
Когда у вас болит голова, делать упражнения может быть неприятно, поэтому рекомендуется начать выполнять их после снижения болевого синдрома. Упражнения помогут улучшить гибкость шейного отдела позвоночника, улучшить крово- и лимфообращение, а также обеспечить достаточное поступление кислорода в головной мозг.
Если у вас слабая головная боль и одновременно неприятные ощущения в шейно-плечевом поясе, рекомендуется выполнять следующий простой комплекс упражнений:
- Сидя на прямом стуле, сложите руки, как будто вы сидите за партой, и поднимите их к подбородку. Опирайтесь на руки, не сгибая шею. Надавливайте на руки подбородком, создавая сопротивление. Удерживайте каждое надавливание в течение 10 секунд. Повторите упражнение такое же количество раз.
- В исходном положении опустите голову вперед, затем отклоните ее назад. Выполняйте движения очень медленно, избегая болезненных ощущений. Повторите упражнение 10 раз.
- Теперь наклоните голову от плеча к плечу. Повторите упражнение 10 раз.
- Выполняйте круговые движения головой, прокатываясь затылком по плечам, а подбородком по груди. Повторите упражнение 10 раз.
Это первый набор упражнений. Через несколько часов можно выполнить еще два простых упражнения:
- Сядьте на стул и держите спину прямо. Начните медленно и плавно качать головой, как будто соглашаетесь с кем-то. Продолжайте упражнение, пока не надоест.
- Теперь качайте головой из стороны в сторону, не соглашаясь. Движения должны быть медленными и амплитуда минимальной.
Цервикокраниалгия, сопровождающаяся шейным остеохондрозом, является неприятным симптомом. Чтобы избежать головной боли, связанной с этим, важно обратиться к врачу при первых признаках, таких как мурашки в области шеи, онемение пальцев рук или мушки перед глазами. Лечение должно быть направлено на устранение причины патологии, а не только на симптомы.
Главный метод профилактики цервикокраниалгии заключается в изменении образа жизни. Следуйте следующим рекомендациям:
- Регулярно занимайтесь спортом, бегайте по утрам или тренируйтесь на тренажерах, чтобы поддерживать оптимальную массу тела.
- Питайтесь правильно и полноценно, исключая из рациона жирные, копченые и соленые продукты. Уделяйте особое внимание фруктам, овощам, злакам и орехам.
- Избегайте вредных привычек.
- Измените свой рабочий стиль. Если вы долго сидите, обеспечьте правильное положение тела за рабочим столом.
- Занимайтесь лечебной гимнастикой.
- Регулярно посещайте курсы массажа.
- Своевременно и полноценно лечите простудные и инфекционные заболевания, чтобы продлить свою жизнь.
Симптомы
Вертеброгенная краниоцервикалгия не является отдельным заболеванием, а представляет собой совокупность признаков, указывающих на проблемы с позвоночником. Это состояние характеризуется следующими симптомами:
- постоянная боль и напряжение в шейных мышцах, распространяющиеся в область затылка, плеч и рук, возможно развитие боли в груди;
- ноющая боль в шее, переходящая в голову;
- онемение мышц затылка и плеча;
- неприятные ощущения в шее, такие как хруст и мурашки при движениях;
- дискомфорт и головокружение при повороте головы, ограничение подвижности;
- постоянный шум в ушах;
- нарушения слуха и зрения;
- тошнота;
- нестабильность сознания.
Все эти признаки могут быть связаны с другими заболеваниями, но если они проявляются вместе и регулярно, стоит обратиться к специалисту для диагностики и лечения проблем с позвоночником.
Также существует миофасциальная цервикокраниалгия, которая характеризуется головной болью, меняющейся при движении плечом. Эта боль ноющая и длится дольше суток.
Важно понимать, что вертеброгенная цервикокраниалгия не является отдельным заболеванием, а является совокупностью симптомов, указывающих на проблемы с позвоночником. Эти симптомы включают: - постоянное напряжение и боль в шейных мышцах, распространяющиеся в затылок, плечо или руку;
- ноюще-колющие боли в шее, переходящие в голову;
- сведение и онемение мышц плеча и затылка;
- неприятные ощущения в шее, такие как мурашки и хруст при движениях;
- болезненные ощущения и головокружения при повороте головы, ограничение движений;
- постоянный шум в голове;
- тошнота, нарушения зрения и слуха, потеря сознания (при синдроме позвоночной артерии).
В зависимости от механизма возникновения этого заболевания, некоторые симптомы могут отсутствовать, включая:
- Ноющая, пульсирующая, распирающая, стреляющая, давящая, пекущая боль различной интенсивности в шейно-затылочной области;
- Шум в ушах;
- Частые головокружения;
- Слабость;
- Нарушение зрения и слуха;
- Покраснение глаз, жжение, слезотечение;
- Напряжение затылочных мышц;
- Мелькание мушек перед глазами;
- Тошнота;
- Лабильность артериального давления;
- Боли и онемение в руке;
- Фотопсия;
- Нарушение координации движения;
- Сердцебиение;
- Покраснение лица;
- Ограничение движения шеи;
- Потливость;
- Похолодание конечностей;
- Повышение температуры тела.
Основным проявлением этого заболевания является болевой синдром. Цервикалгия сопровождается различными признаками, но чаще всего наблюдается мышечно-тонический синдром, при котором шейные мышцы становятся уплотненными, и при нажатии на них боль усиливается.
Среди других симптомов следует отметить:
- хруст при движении головы;
- пульсирующая головная боль и головокружения;
- ограничение подвижности шеи;
- обмороки при наклоне головы назад;
- частичная потеря зрения и слуха;
- распространение боли на руку и плечо;
- шаткая походка;
- ощущение покалывания и онемения в лице, руках и затылке;
- тошнота без рвоты;
- усиление боли при кашле или чихании.
Эта симптоматика характерна для любого человека, независимо от пола и возраста. У хронической цервикалгии симптомы обычно менее выражены, в отличие от острой формы заболевания. При переохлаждении или травме позвоночника боль становится интенсивной и сильно ограничивает движения. Когда заболевание развивается на фоне другого заболевания, боль обычно слабо выражена.
Головная боль почти всегда сопровождается неприятными или болевыми ощущениями в шейно-воротниковой зоне. Дополнительные симптомы могут включать: - ограничение подвижности шейного позвоночника;
- боли в руках, плечах и шее, как отдельно, так и одновременно;
- чувствительность к громким звукам и яркому свету;
- головокружение и мушки перед глазами;
- тошноту и рвоту;
- проблемы с глотанием;
- отек глаз на стороне, где ощущается боль;
- неконтролируемое слезотечение;
- ухудшение зрения.
Важно отметить, что при цервикокраниалгии любого происхождения боль не имеет пульсирующего характера. Ее появление может быть вызвано неправильным движением шеи или длительным пребыванием в неудобной позе.
Правильное лечение
Терапевтическое лечение назначается после тщательного проведения обследования. Важно учитывать, что некоторые лекарства и процедуры физиотерапии имеют строгие противопоказания. Однако прогноз выздоровления обычно благоприятный.
Препараты
В рамках лечения применяются различные методы и препараты. Для облегчения боли используются такие лекарства, как Целебрекс, Ксефокам и Ибупрофен, которые доступны в форме таблеток, инъекций и мазей. В стационарных условиях могут проводиться эпидуральные блокады и введение ботулинического токсина в мышцы. Если боли сильные, то прибегают к новокаиновым блокадам, а иногда используют лидокаин. При остром болевом синдроме могут назначаться глюкокортикостероиды, которые обладают противовоспалительным действием. Для тонизации сосудов и улучшения микроциркуляции назначают Сермион и Трентал. Для снятия мышечных спазмов и уменьшения боли используются миорелаксанты. При наличии остеопороза используются средства, активизирующие регенерацию костной ткани, такие как фториды и анаболические стероиды. Также необходимы препараты, предотвращающие разрушение костей, например Миокальцик и эстрогены. В некоторых случаях может потребоваться прием антидепрессантов, таких как Сертралин и Диазепам.
Физиотерапия
Электрофорез, ультрафиолетовое облучение, электронейростимуляция, диодинамические токи, бальнеолечение и электроакупунктура – это различные методы лечения и воздействия на организм.
Хирургическое
Операции, связанные с шеей, являются рискованными из-за высокой концентрации сосудов и нервов в этой области. Хирургическое вмешательство рекомендуется в следующих случаях:
- При острой травме, которая приводит к повреждению внутренних органов.
- При прогрессирующем парезе, который может привести к некрозу нервных окончаний. В таких случаях болевой синдром может уменьшиться, но возникает слабость.
Решение о необходимости операции должно быть обоснованным и основываться на трезвой оценке ситуации.
ЛФК и массаж
Лечебная гимнастика является неотъемлемой частью лечения вертеброгенной патологии. Она включает комплекс движений с мышечными напряжениями, направленных на восстановление двигательного стереотипа и устранение нарушений регуляции мышц. Упражнения комплекса специально разработаны для исправления изменений в определенных мышечных группах позвоночника. ЛФК обычно используется для профилактики или в период ремиссии, чтобы предотвратить обострение.
Основные упражнения включают наклоны головы в разные стороны, откидывание головы назад с задержкой, подъем плеч и вращение головы. Эти упражнения могут выполняться в любое время и в любых условиях, особенно рекомендуются для людей, ведущих малоактивный образ жизни.
Самомассаж также является полезным при вертеброгенной патологии. Он помогает уменьшить боль и снять сосудистый спазм. Методика выполнения включает поглаживание головы, шейных отделов, массажирование надплечий и разминание трапециевидной мышцы шеи. Важно следить за ощущениями и не допускать сильной боли при самомассаже.
Кроме того, можно использовать некоторые народные средства, такие как ванны с травяными сборами и растирки отваром корня барбариса. Они помогают убрать дискомфорт в шее, разогревают и снижают боль. Однако, эти методы не устраняют причину заболевания.
При появлении симптомов защемления нервного окончания в области шеи, рекомендуется нанести противоболевую мазь на болезненный участок или принять таблетку Диклофенака или Ибупрофена. Также следует избегать сквозняков и ограничить движения шеи, при необходимости можно укутать шею шерстяной тканью.
Питание при данном синдроме не требует особых ограничений.
Медикаментозное
| Группа/название препарата | Механизм действия и особенности применения |
|---|---|
| НПВС (Диклофенак, Ацеклофенак, Мелоксикам) | Помогают устранить воспалительные процессы и облегчают острую боль. Рекомендуется принимать в течение недели. |
| Миорелаксанты (Тизанидин, Толперизон) | Необходимы для расслабления мышц и снятия спазма в области затылка и шеи. Длительность терапии составляет 2-3 недели. |
| Нейропротекторы и сосудистые препараты (витамины группы В, Мексидол, Трентал) | Используются для укрепления сосудов и нервных структур. Рекомендуется принимать курсами до 1 месяца. |
Лекарственная терапия эффективнее, если сочетается с немедикаментозными методами, включая физиотерапию.
Массаж, тепловые процедуры, грязевые ванны и компрессы являются полезными методами лечения. Они проводятся после острого периода и снятия воспаления.
Физиотерапия может быть дополнена применением обезболивающих мазей на основе местных раздражающих компонентов, таких как Капсикам и Финалгон.
Рефлексотерапия является еще одним популярным методом немедикаментозного лечения. Она заключается в воздействии на биологически активные точки и зоны на теле человека. Это может быть выполнено с помощью иглоукалывания или давления пальцами.
Рефлексотерапия направлена на укрепление мышц и равномерное распределение нагрузки на позвоночник, а также на восстановление мышечного тонуса. Рекомендуется занятия в тренажерном зале, плавание и специальные упражнения, рекомендованные врачом. Шейный корсет (шину Шанца) также может использоваться для фиксации головы в правильном положении, что улучшит кровообращение в мозге и снимет болевые ощущения в области шеи и головы.
Народные средства
В рамках народной медицины рекомендуется использование различных методов для лечения болей в шее. Это может включать проведение банных процедур, посещение саун, использование морской соли для растирания, компрессы из горчицы и гирудотерапию. Однако, перед применением этих методов, необходимо получить рекомендацию от врача.
Существуют также популярные народные рецепты для облегчения боли в шее. Один из них – использование перцовых компрессов. Для этого необходимо залить измельченный перец водкой и настоять 2 часа. Затем, полученным настоем смочить марлю и приложить к болезненному участку на 5-10 минут. Еще один способ – растирание шеи настойкой барбариса.
Медикаментозная терапия может включать применение различных препаратов, таких как анальгетики для снятия боли, противовоспалительные препараты для уменьшения воспаления, препараты для улучшения кровообращения, миорелаксанты для снятия напряжения мышц, венотоники для улучшения венозного оттока, мочегонные средства для снятия отека, антидепрессанты при хроническом течении и лидокаин для парабертебральных блокад. Также рекомендуется проведение витаминотерапии.
В дополнение к медикаментозной терапии, существуют народные методы лечения, такие как сауны, бани, компрессы с горчицей, растирание морской солью, гирудотерапия и примочки на шею с перцем. Также можно использовать настойку корня барбариса для растирания болезненного участка. Другие методы включают использование листьев хрена, мать-и-мачехи и корня сельдерея, прополиса, сока алоэ и горчичного порошка.
Лечебная гимнастика также является эффективным методом для снятия напряжения мышц шеи и восстановления в период ремиссии. Рекомендуется посещение тренажерных залов и бассейна под присмотром специалистов и после консультации врача. Некоторые упражнения включают дыхательную гимнастику, поднятие головы вверх в положении на животе, повороты головы в разные стороны, наклоны головы и круговые движения головы. Также рекомендуется менять положение во время плавания и выполнять упражнения сидя.
Все эти методы помогают облегчить боль в шее и способствуют восстановлению и обезболиванию. Регулярные физические нагрузки также предотвращают обострение и снижают болевые ощущения.